خانه » بلاگ » بیماری های پوستی » تشخیص و درمان انواع پسوریازیس
پسوریازیس پوسچولار (Pustular psoriasis) چیست؟
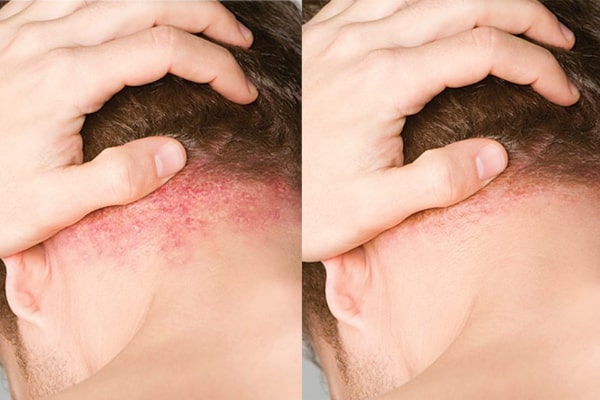
در این بیماری پوستی، برجستگیهای سفید پر از چرک، در نزدیکی یا داخل لکههای قرمز پوست مشاهده میشود. این برجستگیها پوسچول (pustules) نامیده میشوند. پوسچولها میتوانند دردناک و پوستهپوسته یا خارشدار باشند. وجود چرک روی برجستگیها نشانه عفونت نیست. پسوریازیس پوسچولار معمولاً برای بزرگسالان اتفاق میافتد. ابتلا به این بیماری به صورت خودبهخودی و یا از طریق پسوریازیس پلاکی اتفاق میافتد.
انواع پسوریازیس پوسچولار و علائم آن
سه نوع پسوریازیس پوسچولر (بر اساس محل شیوع تاولها یا سرعت ظاهرشدن آنها) وجود دارد:
- پوسچولوز پالموپلانتار (Palmoplantar pustulosis or PPP): در این نوع بیماری، تاولها در نواحی کوچکی از بدن (معمولاً کف دست یا کف پا) ایجاد میشوند. گاهیاوقات این لکههای پر از چرک، قهوهای و پوستهپوسته میشوند. همچنین امکان ترکخوردن پوست نیز وجود دارد. این نوع پسوریازیس اغلب به راحتی بهبود مییابد. افرادی که سیگار میکشند، بیشتر به این شکل از پسوریازیس مبتلا میشوند.
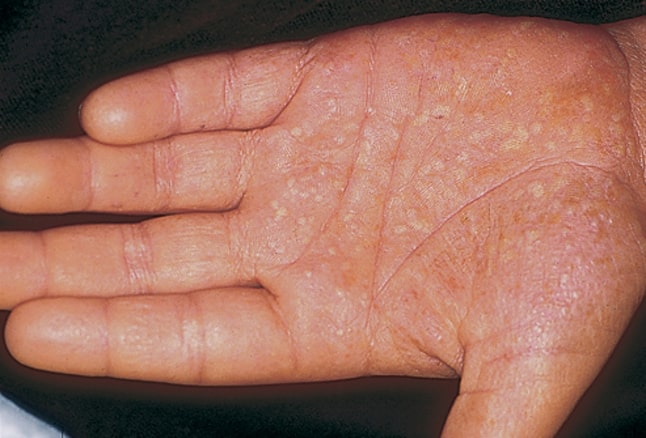
- آکروپوستولوز (Acropustulosis): در آکروپوستولوز، ضایعات کوچک و بسیار دردناک در نوک انگشتان دست یا پا ظاهر میشوند. به دلیل درد ایجاد شده در انگشتان، به سختی میتوان با آنها کار کرد. این بیماری در موارد نادر باعث آسیب ناخن یا حتی استخوان میشود.
- ژنرالیزه یا فون زامبوش (Generalized or Von Zumbusch): لکههای قرمز، دردناک و حساس پوست در ناحیه وسیعی از بدن ظاهر میشوند. پس از آن، تاولهای پر از چرک ایجاد میشود. علائم زیر نیز ممکن است بروز کند:
- خارش زیاد
- خستگی
- تب و لرز
- کم آبی بدن
- حالت تهوع
- ضعف عضلات
- سردرد
- درد مفاصل
- نبض سریع
- کاهش وزن
ژنرالیزه یک بیماری نادر و جدی است. در صورت داشتن علائم بالا، فوراً به پزشک مراجعه کنید.
علل و محرکهای پسوریازیس پوسچولار
چند چیز میتواند باعث تشدید پسوریازیس شود:
- داروها، مانند استروئیدها (steroids)
- کرم موضعی یا محصول مراقبت از پوست خشن که پوست را تحریک میکند.
- نور بیش از حد خورشید
- فشار و استرس
- بارداری
جهش یا تغییر در یک ژن خاص نیز ممکن است احتمال ابتلا به پسوریازیس پوسچولر را افزایش دهد. اگر شما این ژن را دارید، یکی از محرکهای ذکر شده میتواند باعث شعلهور شدن این بیماری شود.
تشخیص پسوریازیس پوسچولر
متخصص پوست در مورد علائم، سابقه پزشکی و هرگونه سابقه خانوادگی پسوریازیس از بیمار سؤال خواهد کرد. همچنین ممکن است از پوست ملتهب بیمار نمونهبرداری کند – بیوپسی (biopsy)-. در صورت نیاز، پزشک، خون بیمار را به منظور یافتن علائمی از افزایش تعداد گلبولهای سفید آزمایش میکند. این علائم، نشان میدهد که آیا کلیه و کبد بیمار به درستی کار میکند یا خیر. همچنین نشان میدهد که آیا سطوح سالمی از الکترولیتها (electrolytes)، کلسیم (calcium) و فسفات (phosphate) در بدن بیمار وجود دارد یا خیر.
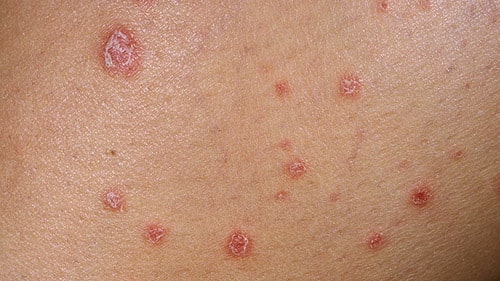
درمان پسوریازیس پوسچولر
هدف از درمان این بیماری، کاهش علائم و کنترل شیوع بیماری است. درمان پسوریازیس پوسچولار به نوع آن بستگی دارد.
درمان پسوریازیس پوسچولر خفیف
- پزشک ابتدا یک کرم استروئیدی موضعی را برای درمان زخمها امتحان میکند. از طرفی قطران زغال سنگ یا کرمهای اسید سالیسیلیک (salicylic acid) به بهبود پوست کمک میکنند. برای تسکین و جلوگیری از ترکخوردن پوست، از لوسیونها استفاده میشود. برای نگهداشتن رطوبت روی پوست نیز میتوان از دستکش نخی یا جوراب استفاده کرد.
- پزشک برای بهبود PPP (Palmoplantar pustulosis) و آکروپوستولوز (acropustulosis)، درمان با اشعه ماوراء بنفش- فتوتراپی (phototherapy)- را امتحان میکند.
- داروهای خوراکی مانند سیکلوسپورین (cyclosporine) یا متوترکسات (methotrexate) نیز به آرام کردن سیستم ایمنی بدن کمک میکنند. آسیترتین (Acitretin)-سوریاتان (Soriatane) داروی دیگری است که بیماری پوست را کند میکند. آسیترتین یک رتینوئید (retinoid) یا شکل مصنوعی ویتامین A است. همه این داروها میتوانند عوارض جانبی جدی داشته باشند. بنابراین ممکن است لازم باشد هر از گاهی درمان را تغییر دهید.
درمان پسوریازیس پوسچولار شدید
- برای جلوگیری از عفونت، کاهش تب و آرام کردن پوست ملتهب و ترکخورده، مایعات زیاد استفاده کنید.
- پزشک ممکن است برای کنترل تشدید بیماری، داروهای زیر را امتحان کند:
- آسیترتین
- متوترکسات
- سیکلوسپورین (cyclosporine)
- استروئیدها (steroids)
- داروهای بیولوژیک (biologics) (داروهای ساخته شده از سلولهای زنده) مانند اتانرسپت (etanercept) یا اینفلیکسیماب (infliximab)
- هنگام کاهش قرمزی پوست و کاهش شیوع جوشها، پووا درمانی ((Psoralen Ultra-Violet A or PUVA پیشنهاد میشود. درPUVA ، بیمار، داروی پسورالن (psoralen) را مصرف میکند. سپس نور ماوراء بنفش به ناحیه آسیبدیده پوست تابیده میشود.
گاهی اوقات، به کار بردن یک درمان کارساز نخواهد بود. ممکن است برای رسیدن به نتیجه بهتر لازم باشد یک یا چند مورد از درمانها ترکیب شود.
پسوریازیس کودکان (Pediatric Psoriasis or Psoriasis in Kids)
40 درصد از افراد مبتلا به سوریازیس، قبل از 16 سالگی علائم دارند. 10 درصد این افراد قبل از 10 سالگی به این بیماری مبتلا میشوند. کودکان ممکن است پسوریازیس خفیف، متوسط یا شدید داشته باشند. اما اکثر موارد پسوریازیس در کودکان خفیف هستند. بنابراین درمان میشوند.
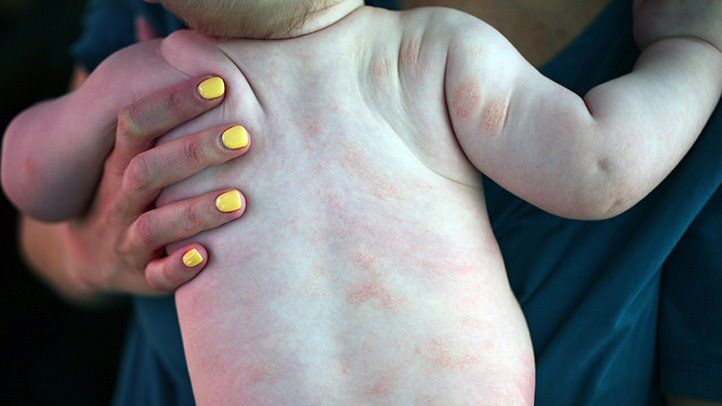
عوامل محرک پسوریازیس کودکان
بیشتر اوقات، عفونت باکتریایی مانند گلودرد استرپتوکوکی (strep throat) برای اولین بار، پسوریازیس را در کودکان تحریک میکند. برخی از کودکان نیز ژنهای خاصی را از والدین خود دریافت میکنند. این ژنها احتمال ابتلای آنها به این بیماری را افزایش میدهد. مواردی که خطر ابتلای کودک به پسوریازیس را افزایش میدهد، عبارتند از:
- افزایش وزن
- برخی داروها، مانند لیتیوم (lithium)، بتا بلوکرها (beta-blockers) یا داروهای مالاریا (malaria)
- هوای سرد
- بریدگی، خراش، آفتابسوختگی یا بثورات روی پوست
- استرس زیاد
انواع پسوریازیس در کودکان
پنج نوع پسوریازیس در کودکان وجود دارد. برخی از آنها در کودکان نسبت به بزرگسالان بسیار شایعتر است. علائم این بیماری نیز در کودکان میتواند متفاوت ظاهر شود. برای مثال، احتمال بروز علائم سوریازیس در صورت یا اطراف مفاصل کودکان بیشتر از سایر افراد است.
دو نوع شایع پسوریازیس در کودکان عبارتند از:
- پسوریازیس پلاکی (Plaque psoriasis): اکثر بچههایی که پسوریازیس دارند به این نوع مبتلا هستند. تکههای پسوریازیس پلاکی در کودکان کوچکتر، نازکتر و پوستهدارتر از بزرگسالان است.
- پسوریازیس رودهای (Guttate psoriasis): بسیاری از کودکانی که به این نوع پسوریازیس مبتلا میشوند، پسوریازیس پلاکی نیز دارند.
همچنین کودکان زیر 2 سال ممکن است به راش پوشک پسوریاتیک (psoriatic diaper rash) مبتلا شوند. این بیماری در ناحیه بستن پوشک اتفاق میافتد. راش پوشک پسوریاتیک شبیه به پسوریازیس پلاکی یا به شکل بثورات قرمز روشن و مرطوب، خود را نشان میدهد. تفاوت بین راش پوشک پسوریاتیک و راش پوشک معمولی قابل تشخیص است. زیرا راش پوشک پسوریاتیک با درمان معمول راش پوشک، بهبود پیدا نمیکند.
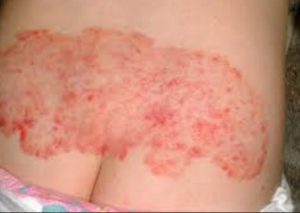
تشخیص پسوریازیس کودکان
پزشک معمولاً میتواند با نگاه دقیق به پوست بدن، ناخن یا پوست سر کودک، بیماری را تشخیص دهد. برای اطمینان، ممکن است از پوست نمونهبرداری شود. همچنین پزشک برای یافتن عوامل خطر در فرزندتان سؤالاتی در مورد سابقه خانوادگی و عادات شما نیز میپرسد.
درمان پسوریازیس کودکان
- آنتیهیستامین. احتمالاً پزشک داروی آنتیهیستامین (antihistamine) را برای کمک به خارش توصیه میکند. مرطوب نگه داشتن پوست کودک نیز مهم است. برای حفظ رطوبت، وازلین پیشنهاد میشود. اسید سالیسیلیک نیز گزینهای برای درمان پلاکهای ضخیم است. اما نباید از آن برای کودکان زیر 6 سال استفاده کرد.
- درمانهای موضعی. اکثر کودکان پسوریازیس خفیف دارند. بنابراین میتوان با کرمها، لوسیونها یا پمادهای پوستی زیر، آن را درمان کرد:
- آنترالین (Anthralin)
- کلسیپوترین (Calcipotriene) -نوعی ویتامین D-
- قطران زغال سنگ

- کورتیکواستروئیدها (Corticosteroids)
- نور درمانی. اگر پلاکها روی بیشتر قسمتهای بدن کودک وجود داشته باشد، این گزینه توسط پزشک پیشنهاد میشود. انواع آن شامل نور مصنوعی (نور UV) و لیزر درمانی است. به احتمال زیاد پزشک قبل از نور درمانی، یک درمان موضعی را امتحان میکند.
- داروهای خوراکی. پزشک فقط در صورتی که پسوریازیس شدید باشد، دارو را به صورت خوراکی یا تزریقی توصیه میکند. بسیاری از داروهایی که پزشکان برای بزرگسالان تجویز میکنند، برای کودکان خطر دارند. این داروها دارای عوارض جانبی جدی برای کودکان است.
پسوریازیس پلاکی (Plaque psoriasis) چیست؟
پسوریازیس پلاکی شایعترین نوع پسوریازیس است. پلاکها لکههای قرمز برجستهای هستند که با تجمع سلولهای سفیدرنگ مرده پوست – فلس- پوشانده شدهاند. آنها بیشتر روی آرنج، زانو، پوست سر و پایین کمر بیمار ظاهر میشوند. پلاکها اغلب باعث خارش یا درد میشوند.
علل پسوریازیس پلاکی
پزشکان در مورد علت دقیق ابتلا به پسوریازیس پلاکی مطمئن نیستند. اما مبتلا شدن به این بیماری به ژنها و سابقه سلامتی شما بستگی دارد: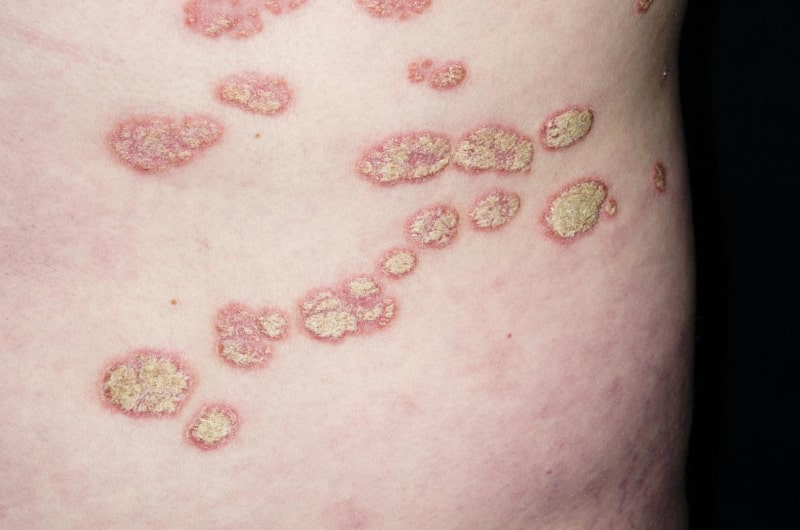
- وراثت. پسوریازیس اکثراً در خانوادهها دیده میشود. در واقع از هر سه فرد مبتلا به پسوریازیس، یک نفر دارای بستگان مبتلا به پسوریازیس است. حدود 10 درصد از افراد با ژنهایی متولد میشوند که احتمال ابتلا به پسوریازیس را در آنها ایجاد میکند. اما تنها حدود 3 درصد از آنها به این بیماری مبتلا میشوند. اگر هر دو والدین پسوریازیس داشته باشند، احتمال ابتلای کودک به این بیماری تقریباً 50 درصد است.
- محرکها. برای شروع واکنش سیستم ایمنی بدن، باید اتفاقی بیفتد. عوامل محرک پسوریازیس پلاکی عبارتند از:
- آسیب به پوست
- آفتابسوختگی شدید
- داروهای لیتیوم (lithium) یا مالاریا (malaria)
- عفونت، به ویژه استرپتوکوک
- سطح بالای استرس
- سیگار کشیدن
- نوشیدن الکل
افراد مبتلا به پسوریازیس ممکن است به بیماریهای زیر نیز مبتلا شوند. این بیماریها باعث التهاب میشوند:
- کرون (Crohn)
- دیابت
- سندرم متابولیک (metabolic syndrome)
- بیماری کبد چرب
- چاقی
- بیماری قلبی
- افسردگی
- نوعی بیماری چشمی به نام یووئیت (uveitis)
- آرتریت پسوریاتیک (psoriatic arthritis)
درمان پسوریازیس پلاکی
پسوریازیس قابل درمان نیست. ممکن است چرخههایی را پشت سر بگذارید که بثورات، ظاهری بهتر پیدا کنند. اما پس از آن دوباره بیماری شعلهور میشود. هدف از درمان، کاهش تعداد و میزان تشدیدها است. گزینههای درمانی عبارتند از:
- داروهای موضعی. اگر فقط چند پلاک روی بدن شما وجود داشته باشد، پزشک ابتدا یک کرم تجویزی را امتحان میکند. این کرمها به کاهش التهاب و یا کاهش رشد سلولهای پوست کمک میکنند. به عنوان مثال میتوان به موارد زیر اشاره کرد:
- آنترالین (anthralin)
- کورتیکواستروئیدها
- ویتامین A
- ویتامین D
همچنین میتوانید داروهای موضعی بدون نسخه را امتحان کنید. اسید سالیسیلیک و قطران زغال سنگ برای درمان پسوریازیس تأیید شدهاند. برای تسکین خارش و از بین بردن پوستهها نیز از مواد زیر میتوان استفاده کرد:
- آلوئهورا
- کپسایسین (capsaicin)
- جوجوبا (jojoba)
- زینک پیریتیون (zinc pyrithione)
- استفاده از نرمکنندههای موضعی بعد از حمام
- نور درمانی. اگر بثورات گستردهتر باشد، پزشک آن را با اشعه ماوراء بنفش درمان میکند. همچنین ممکن است با قرارگرفتن در آفتاب تسکین پیدا کنید. البته این کار خطر ابتلا به سرطان پوست را افزایش میدهد. بنابراین مراقب مدتزمانی که بیرون از خانه سپری میکنید، باشید. همچنین قسمتهایی از بدن را که پلاک ندارد، پوشانده یا ضدآفتاب بزنید.

- داروهای سیستمیک (Systemic drugs). اگر به مورد شدید پسوریازیس پلاکی مبتلا هستید، ممکن است نیاز به دارو داشته باشید. این داروها سیستم ایمنی بدن شما را آرام میکنند. همچنین باعث میشوند سلولهای پوست کندتر رشد کنند. اما مصرف آنها عوارض جانبی جدی زیر را در پی دارد:
- افسردگی
- افکار تهاجمی
- مشکلات کبدی
- افزایش احتمال ابتلا به سرطان پوست
داروهای سیستمیک زیر به صورت قرص مصرف میشوند. در غیر این صورت توسط پزشک به بیمار تزریق میشود.
- مانند آسیترتین (acitretin)
- سیکلوسپورین (cyclosporine)
- متوترکسات (methotrexate)
- داروهای بیولوژیک (Biologic drugs). این داروها نوع دیگری از داروی سیستمیک هستند. داروهای بیولوژیک سیستم ایمنی بدن شما را هدف قرار میدهند. داروهای بیولوژیکی که برای درمان پسوریازیس استفاده میشوند، عبارتند از:
- آدالیموماب (adalimumab) –هومیرا(Humira)
- برودالوماب (brodalumab) –سیلیک (Siliq)
- اتانرسپت (etanercept) – انبرل (Enbrel)
- گوسلکوماب (guselkumab) – ترمفیا (Tremfya)
- اینفلیکسیماب (infliximab) – رمیکاد (Remicade)
- ایکسکیزوماب (ixekizumab) – تالتز (Taltz)
- ریسانکیزوماب-روزا (risankizumab-rzaa) –SKYRIZI
- سکوکینوماب (secukinumab) –کوسنتیکس (Cosentyx)
- اوستکینوماب (ustekinumab) –استلارا (Stelara)
این داروها به صورت واکسن یا از طریق رگ به بیمار تزریق میشوند و بر نوع خاصی از سلولهای ایمنی تأثیر میگذارند. داروهای بیولوژیک از ایجاد التهاب توسط پروتئینهای خاص جلوگیری میکنند. اما این داروها میتوانند مبارزه با عفونت را برای بدن سختتر کنند.
پسوریازیس روده (Guttate psoriasis) چیست؟
در پسوریازیس رودهای، لکههای قرمز، پوسته پوسته، کوچک و قطرهای شکل روی پوست ظاهر میشود. به احتمال زیاد این نوع پسوریازیس روی بدن، جای زخم باقی نمیگذارد. ابتلا به پسوریازیس رودهای معمولاً در کودکی یا بزرگسالی رخ میدهد. کمتر از یک سوم افراد مبتلا به پسوریازیس به این نوع مبتلا هستند. پسوریازیس رودهای به اندازه پسوریازیس پلاکی رایج نیست. ممکن است فقط یک بار به آن مبتلا شوید. اما چندین بار بیماری تشدید شود. در برخی موارد، علائم این نوع پسوریازیس از بین نمیرود. بنابراین با کمک پزشک میتوانید درمانی برای کنترل علائم آن پیدا کنید.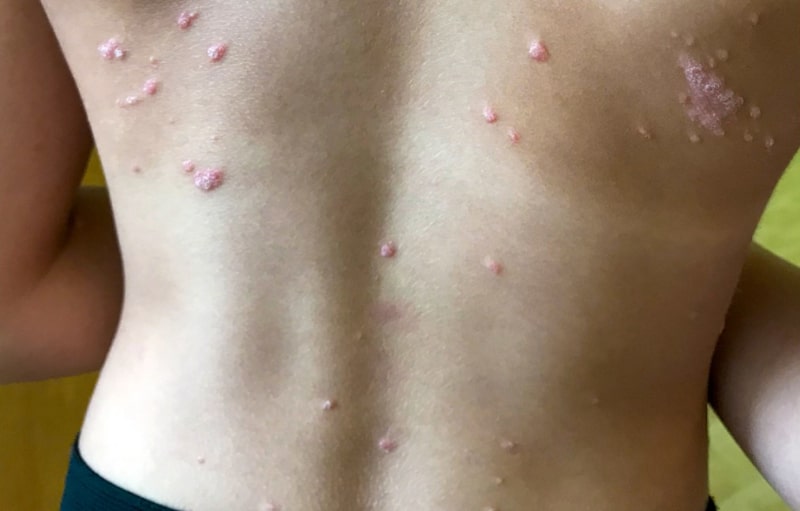
علائم پسوریازیس رودهای
لکههایی که در پسوریازیس رودهای ایجاد میشود، به ضخامت لکههای پسوریازیس پلاکی نیستند. گاهیاوقات هر دو نوع پسوریازیس به طور همزمان در یک شخص ایجاد میشود. این علائم معمولاً روی بازوها، پاها، شکم و سینه بیمار ظاهر میشود. اما گاهیاوقات از این قسمتها به صورت، گوشها و پوست سر بیمار سرایت میکند. علائم ذکر شده مانند سایر اشکال سوریازیس روی کف دستها، پاها یا ناخنها ظاهر نمیشود. سوریازیس رودهای معمولاً در زمستان-زمانی که هوا خشک است- شعلهور میشود. در صورتی که علائم بیمار در تابستان سریعتر از بین میرود.
مراحل پسوریازیس رودهای
این بیماری دارای سه مرحله است:
- خفیف. حدود 3 درصد از پوست را میپوشاند.
- متوسط. ضایعات حدود 3 تا 10 درصد از پوست را میپوشانند.
- شدید. ضایعات 10 درصد یا بیشتر از بدن را میپوشانند. ممکن است کل بدن را نیز درگیر کنند.
در نظر داشته باشید که پسوریازیس در صورت یا پوست سر ممکن است تنها 2 تا 3 درصد از کل سطح بدن را تحت تأثیر قرار دهد. اما میتواند به عنوان مرحله شدید طبقهبندی شود. زیرا بر ظاهر شما و معیشت زندگیتان تأثیر میگذارد. همچنین پسوریازیس روی دستها ممکن است تنها 2 درصد از سطح کل بدن را پوشش دهد. اما اگر با دستان خود کار میکنید، میتواند بر معیشت شما تأثیر بگذارد. در آن صورت به عنوان مرحله متوسط تا شدید طبقهبندی میشود.
علل و محرکهای پسوریازیس رودهای
این بیماری معمولاً با یک عفونت باکتریایی (به احتمال زیاد گلودرد استرپتوکوکی) ایجاد میشود. این عفونت یک واکنش سیستم ایمنی ایجاد میکند که باعث ایجاد لکههایی روی پوست میشود. در برخی موارد، پسوریازیس روده ژنتیکی است. اگر فردی در خانواده دارای این بیماری باشد، احتمال ابتلا به آن افزایش پیدا میکند. سایر محرکهای پسوریازیس روده عبارتند از:
- دستگاه تنفسی فوقانی
- عفونت های سینوسی (Sinus infections)
- آنفولانزا (Flu)
- ورم لوزه
- فشار
- بریدگی، سوختگی یا جای گازگرفتگی روی پوست
- برخی از داروها مانند ضدمالاریا و مسدودکنندههای بتا
تشخیص پسوریازیس رودهای
برای پزشک، تاریخچه پزشکی و به خصوص نوع داروهای مصرفی بیمار بسیار مهم است. معاینه فیزیکی معمولاً به پزشک اطلاعات کافی را برای تشخیص یا رد پسوریازیس رودهای می دهد. در صورت نیاز به اطلاعات بیشتر، پزشک ممکن است جهت بررسی استرپتوکوکی، نمونه خون یا کشت گلو بگیرد. برای اطمینان بیشتر، امکان انجام بیوپسی نیز وجود دارد.
درمان پسوریازیس رودهای
در بیشتر موارد، شیوع پسوریازیس رودهای 2 تا 3 هفته طول میکشد. اما پزشک باید هر چه زودتر علائم بیمار را درمان کرده تا به پیشگیری از عفونتهای دیگر در بدن کمک کند. درمان این بیماری از راههای زیر امکانپذیر است:
- داروها. چندین گزینه بدون نسخه یا با نسخه برای درمان خارش و پوستهپوسته شدن پوست و همچنین خشکی و تورم وجود دارد. این گزینهها عبارتند از:
- کرم کورتیزون (Cortisone) برای خارش و تورم
- شامپو شوره سر برای پوست سر
- لوسیونهای دارای قطران زغال سنگ برای تسکین پوست
- مرطوب کنندهها
- داروهای تجویزی دارای ویتامین A

اگر مورد بیمار جدیتر باشد، ممکن است پزشک نسخهای برای مصرف خوراکی تجویز کند. داروهای خوراکی شامل موارد زیر است:
- کورتیکواستروئیدها
- متوترکسات (Methotrexate)
- داروهای بیولوژیک -گوسلکوماب، ایکسکیزوماب
- آپرمیلاست (Apremilast) –اوتزلا (Otezla)
- فتوتراپی یا نور درمانی. در طول این درمان، پزشک نور ماوراء بنفش را به پوست بیمار میتاباند. همچنین ممکن است به بیمار دارو بدهد تا پوست نسبت به نور سریعتر واکنش نشان دهد. گاهیاوقات، قرارگرفتن در زیر نور خورشید میتواند کمککننده باشد.
مراجع: