برخی از داروها یا درمانها ممکن است روی پوست تأثیر بگذارند و باعث عوارضی مانند خشکی بیش از حد یا لک ایجاد کنند. طبق نظر پزشکان، داروهای تجویز شده و یا بدون نسخه، ممکن است تغییرات پوستی غیر منتظرهای به همراه داشته باشد. از این رو شناخت عوارض جانبی مرتبط با پوست مهم است، زیرا ترک سریع دارو میتواند از بدتر شدن علائم ناشی از دارو جلوگیری کند. در این مطلب، تأثیر گروههای پرمصرفی از داروها از جمله آنتی بیوتیکها، مسکنها، داروهای فشارخون و قلب و داروهای هورمونی بر روی پوست، شرح داده شده است.
اثر آنتی بیوتیک روی پوست
تعدادی داروی آنتیبیوتیک وجود دارد که میتواند منجر به تغییرات پوستی شود. دو مورد رایج، ماینوسایکلین (minocycline) یا مینوسین(Minocin) و داکسی سایکلین (doxycycline) یا ویبرامایسین (Vibramycin) نام دارند که اشکال تتراسایکلین (tetracycline) هستند. متخصصان پوست اغلب ماینوسایکلین را برای درمان بیماریهایی مانند آکنه و روزاسه تجویز میکنند. اگر این دارو در طولانی مدت مورد استفاده قرار گیرد، میتواند باعث ایجاد لکههای کوچک آبی رنگ روی پوست شود. گاهی اوقات این لکههای آبی رنگ چند ماه پس از قطع دارو از بین میروند و در موارد نادر ماندگار هستند.
داکسیسایکلین نیز توسط پزشکان، معمولاً برای درمان آکنه، عفونتهای دستگاه ادراری و تنفسی و بیماری لایم (Lyme) و تجویز میشود. افرادی که آن را مصرف میکنند ممکن است حساسیت پوستشان به آفتاب، بیشتر شده و خطر آفتاب سوختگی در آنها افزایش پیدا کند.
پنیسیلین نیز به گروه مهمی از آنتیبیوتیکها به نام آنتیبیوتیکهای بتا- لاکتام(ß–lactam) تعلق دارد که به طور کلی در ریشهکن کردن عفونتهای باکتریایی شایع مؤثر بوده و نسبتاً ارزان قیمت هستند. به همین دلیل برای درمان عفونتهای پوست، گوش، سینوس و دستگاه تنفسی فوقانی زیاد استفاده میشود. این دسته از آنتیبیوتیکها شامل پنیسیلین و مشتقات پنیسیلین مانند آمپیسیلین (ampicillin) و آموکسیسیلین (amoxicillin) و همچنین سفالوسپورینها (cephalosporins)، مونوباکتامها (monobactams)، کارباپنمها (carbapenems) و مهارکنندههای ß-lactamase هستند. آمپیسیلین (Ampicillin)، متداولترین آنتیبیوتیک تجویز شده است و باعث واکنشهای پوستی در پنج تا ده درصد از جمعیت بیماران میشود. این واکنشها در بیماران مبتلا به یک بیماری ویروسی به نام مونونوکلئوز عفونی (infectious mononucleosis) و لوسمی لنفوسیتی (lymphocytic leukemia) به طور قابل توجهی بیشتر است. واکنشهای پوستی به آمپیسیلین معمولاً دو نوع است: بثورات ماکولوپاپولار (maculopapular) که حدود دو سوم موارد و کهیر که در حدود یک سوم موارد را شامل میشود. شواهد زیادی وجود دارد که بثورات ماکولوپاپولار یک پدیده خوشخیم و غیر آلرژیک است. این نوع واکنش پوستی به صورت خود به خودی در طی چند روز و بدون عوارض برطرف میشود. برای اثبات اساس غیر آلرژیک بثورات آمپیسیلین ماکولوپاپولار، آزمایشهای پوستی، نه مورد نیاز است و نه توصیه میشود. در مورد پنیسیلین نیز میتوان گفت که حساسیت بیش از حد، مهمترین واکنش جانبی آن است که منجر به خارش، کهیر و عوارض جانبی دیگر میشود.
همچنین جنتامایسین (Gentamicin) متعلق به دسته آنتیبیوتیکهای آمینوگلیکوزید (aminoglycoside) است و با توقف رشد باکتریها کار میکند. تزریق جنتامایسین برای جلوگیری یا درمان طیف گستردهای از عفونتهای باکتریایی استفاده میشود. عوارض جانبی و پوستی شایع جنتامایسین عبارتند از: تورم، خارش و واکنشهای محل تزریق (درد، تحریک و قرمزی). عوارض پوستی کمتر شایع جنتامایسین عبارتند از: حساسیت به نور، واکنش آلرژیک و قرمزی پوست.
یکی دیگر از آنتیبیوتیکهایی که میتواند تعداد زیادی واکنش مختلف پوستی -به طور عمده پاتوژنز آلرژیک-، ایجاد کند کو-تریموکسازول (co-trimoxazole) نام دارد. اکثر این واکنشها، از جمله اگزانتههای کهیر، پورپوریک (purpuric)، ماکولوپاپولار (maculo-papular) و پوسچولار (pustular) و همچنین واکنشهای فوتالرژیک (photallergic) هستند که عموماً زندگی بیمار را به خطر نمیاندازند.
عوارض پوستی داروهای ضد التهاب غیراستروئیدی (مسکّن ها)
داروهای ضدالتهاب غیراستروئیدی (nonsteroidal anti-inflammatory drugs or NSAIDs) معمولاً برای کنترل درد و التهاب (تورم و قرمزی) همراه با برخی از انواع آرتروز (مانند آرتریت روماتوئید (rheumatoid arthritis)) و سایر اختلالات اسکلتی عضلانی استفاده میشود. مسکنها همچنین برای درمان بیماریهای غیرالتهابی مانند میگرن، درد پریود، درد بعد از عمل و کاهش تب استفاده میشود. آسپرین نوعی مسکن است که دارای خواص رقیقکننده خون است و میتواند در دوزهای کم برای کاهش خطر حمله قلبی و سکته مغزی در بیماران پر خطر استفاده شود. برخی از مسکن های رایج عبارتند از:
- آسپرین (aspirin) مانند Disprin
- ایبوپروفن (ibuprofen) مانند نوروفن (Nurofen)
- ناپروکسن (naproxen ) مانند ناپروسین (Naprosyn)
- دیکلوفناک (diclofenac) مانند ولتارن (Voltaren)
- سلکوکسیب (celecoxib) مانند Celebre
برخی محققان افزایش التهابات پوستی را به داروهای ضدالتهاب غیراستروئیدی، نسبت میدهند. این عوارض معمولاً خفیف هستند و واکنشهای تهدیدکننده زندگی مانند سندرم استیونز-جانسون (Stevens-Johnson Syndrome or SJS) یا نکرولیز اپیدرم سمی (toxic epidermal necrolysis or TEN) به ندرت اتفاق میافتد.
شایعترین واکنشها خارش، بثورات موربلی فرم (morbilliform rashes) ، کهیر و حساسیت به نور هستند. کهیر بیشتر در بیماران حساس به سالیسیلات (salicylate) دیده میشود و حساسیت به نور در مورد بنوکساپروفن (benoxaprofen) ایجاد میشود. واکنشهای پوستی دیگر مانند پورپورا (purpura) و واسکولیت پوستی (cutaneous vasculitis) غیر معمول بوده اما به مسکن ها نسبت داده شدهاند. در واقع نگرانی اصلی، واکنشهای دارویی شدید ازجمله اریتم مولتیفرم (erythema multiforme or EM) ،SJS و TEN هستند. با اینکهEM وSJS، به غیر از داروها علل زیادی دارند، اما بیشتر موارد TEN، ناشی از دارو است.
قابل ذکر است که ایجاد تقریباً همه نوع اگزانتما (exanthema) توسط هر نوع از این داروها امکانپذیر است. برای مثال، داروهای آسپرین (aspirin) و ایندومتاسین (indometacine) ممکن است واکنشهای کهیر را القا کنند و داروی پیروکسیکام (piroxicam) میتواند منجر به درماتیت فوتوتوکسیک یا فوتوالرژیک (phototoxic or photoallergic dermatitis) شود. از طرفی درماتیت تماسی ناشی از NSAID موضعی، موردی نادر بوده اما در حال افزایش است. بر اساس تعدادی گزارش، کتوپروفن (Ketoprofen) و بوفکساماک (bufexamac) از عوامل حساسیتزای اصلی هستند، اما تفاوتهای محلی در کشورهای مختلف مشاهده شده است. تشخیص واکنشهای دارویی، به ویژه داروهای سیستمیک، همچنان یک مشکل است زیرا هنوز از روشهای قابل اطمینان آزمایشگاهی استفاده نشده و روشهای آزمایش پوست در بیشتر موارد کارساز نیستند.
حساسیت به نور و آفتاب در پی مصرف برخی داروها
علاوه بر آنتیبیوتیک داکسیسایکلین (ویبرامایسین)، تعدادی از داروهای دیگر نیز موجب حساسیت در برابر آفتاب میشوند که شامل برخی از داروها در دستههای زیر است:
- آنتیهیستامین (antihistamines) که برای درمان علائم آلرژی استفاده میشود، مانند ستیریزین (cetirizine) ، زیرتک(Zyrte)، فنوتیازینها (phenothiazines)
- داروهای ضدروانپریشی از جمله کلرپرومازین (chlorpromazine)، تورازین(Thorazine)، داروهای سولفا (sulfa)
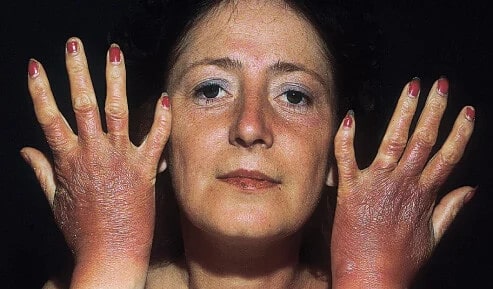
- دستهای از آنتیبیوتیکها مانند سولفامتوکسازول تریمتوپریم (sulfamethoxazole-trimethoprim) و باکتریم(Bactrim)
- داروهای ضد افسردگی سه حلقهای مانند آمیتریپتیلین (amitriptyline) و الاویل(Elavil)
عوارض جانبی داروهای عدم تعادل هورمونی
هورمونها پیامرسانهای شیمیایی بدن هستند. این مواد شیمیایی قدرتمند که در غدد درون ریز تولید میشوند، در جریان خون حرکت میکنند و به بافتها و اندامها میگویند که چه کاری انجام دهند. آنها به کنترل بسیاری از فرایندهای اصلی بدن شما، از جمله متابولیسم و تولید مثل کمک میکنند. هنگامی که عدم تعادل هورمونی دارید، یک هورمون خاص بیش از حد یا بسیار کم ترشح میشود. حتی تغییرات جزئی نیز میتوانند تأثیرات جدی در کل بدن داشته باشند.

درمان عدم تعادل هورمونی به علت ایجاد آن بستگی دارد. برخی از گزینههای معمول درمانی عبارتند از: استروژن درمانی (دوز کم استروژن)، استروژن واژن (کرم، قرص یا حلقه استروژن)، کنترل بارداری هورمونی (قرص ضد بارداری، پچ ضد بارداری، شات ضد بارداری، حلقه واژن دستگاه داخل رحمی(intrauterine device or IUD)، داروهای ضد آندروژن (Anti-androgen)، تستوسترون درمانی (Testosterone therapy) (تزریق، پچ و ژل)، هورمون درمانی تیروئید (لووکسیلLevoxyl، سینتروئیدSynthroid، یونیتروئیدUnithroid)، متفورمین (Metformin)، فلیبانسرین (Addyi) Flibanserin و برملانوتید bremelanotide- (Vyleesi)، افلورنیتین Eflornithine (وانیکا)، کاربیمازول (carbimazole)، پروپیل تیوراسیل (propylthiouracil) و بروموکریپتین (bromocriptine).
عوارض پوستی این داروها بسیار متفاوت بوده و شامل زخمهای دهانی، کبودیهای غیرمعمول، بثورات، خارش خفیف و زردی پوست است که در ادامه به آن خواهیم پرداخت.
عوارض جانبی پوستی قرص ضد بارداری
قرصهای ضد بارداری خوراکی یک روش هورمونی برای جلوگیری از بارداری و نوعی کنترل بارداری است. این کار با جلوگیری از تولید تخمک در بدن مؤثر است و به این معناست که چیزی برای اسپرم وجود ندارد که بارور شود و بارداری نمیتواند اتفاق بیفتد.
به طور کلی روشهای جلوگیری از بارداری به ویژه قرصهای ضدبارداری، اثرات مختلفی روی پوست دارد. ممکن است تعادل پوست سالم تحت تأثیر مواد شیمیایی یا دارویی قرار گیرد و عوارضی ایجاد کند. قرصهای جلوگیری از بارداری میتوانند سبب ایجاد آکنه شوند. به عنوان مثال هرپس حاملگی (Herpes gestationis) یک درماتیت هرپتی فرم (herpetiform dermatitis) با فوران وزیکولار (vesicular) و تورمی است که با مقادیر بالای پروژسترون و پرولاکتین (prolactin) ایجاد میشود. ملاسما (Melasma) نیز که یک هایپرپیگمانتاسیون (hyperpigmentation) قهوهای تیره است که اغلب در زنانی که از داروهای ضد بارداری خوراکی استفاده میکنند، دیده میشود. فعالیت پروژسترون باعث تغییر بیوشیمی و PH پوست و غدد مسدوم میشود و در نتیجه باعث ایجاد آکنه ولگاریس (vulgaris) میشود. مشخص شده که قرصهای ضدبارداری، شیوع کاندیدیازیس (candidiasis) دستگاه تناسلی را افزایش میدهند. قطع مصرف قرصهای ضدبارداری نیز اغلب با آلوپسی (alopecia) همراه است. همچنین مواد استروژنی حساسیت پوست به نور را افزایش داده و تلانژکتازی (telangiectasia) را القا میکنند.
عوارض پوستی داروهای وریدی
طیف گستردهای از عوارض پوستی ممکن است در مصرفکنندگان داروهای وریدی رخ دهد. این موارد شامل عوارض حاد یا تأخیری موضعی، واکنشهای حساسیت بیش از حد، تظاهرات سیستمیک عفونی یا تبدیل شدن به محل عفونت است. آبسههای پوستی و بافت نرم نیز، یک مشکل رایج در بین مصرفکنندگان داروهای تزریقی (injection drug users or IDU) است که منجر به عوارض جدی برای بیمار و بستریهای پرهزینه برای برش و تخلیه میشود. همچنین ضایعات پوستی مرتبط با عفونت ویروس نقص ایمنی انسانی، واسکولیت (vasculitis)، اندوکاردیت (endocarditis) و سندرم سروتونین (serotonin syndrome)، از واکنشهای پوستی ناشی از داروهای وریدی است.
واکنشهای پوستی به واکسیناسیون
واکسنها برای پیشگیری از بیماریهای عفونی، مهم هستند. با این حال، عوارض جانبی برای واکسنها وجود دارد که بسیاری از آنها پوستی هستند. برخی از این واکنشها به دلیل التهاب و تحریک در محل تزریق است، در حالی که واکنشهای دیگر مستقیماً مربوط به ویروس ضعیف شده زنده است. واکسیناسیونها به ندرت، با واکنشهای حساسیت عمومی کلی، مانند اریتم مولتی فرم (erythema multiforme)، سندرم استیونس-جانسون، کهیر، پوستولوز برون حاد تعمیم یافته و سندرم حساسیت به مواد مسکن همراه هستند. طبق گزارشها، برخی شرایط پوستی التهابی مانند لیکن پلان (lichen planus)، گرانولوم آنولار (granuloma annulare) و پمفیگوئید (pemphigoid)، بلافاصله پس از تجویز واکسن رخ داده است. به طور معمول به دلیل مواد کمکی موجود در واکسن، مانند تیمروزال (timerosal) و آلومینیوم (aluminum)، درماتیت تماسی آلرژیک نیز میتواند در محل تزریق ایجاد شود.
مراجع:
[Cutaneous side-effects of nonsteroidal anti-inflammatory drugs (NSAID)], M Gebhardt 1 , U Wollina, Nov-Dec 1995;54(6):405-12.
Clinical aspects of skin reactions to NSAIDs , J C Roujeau 1 , 1987;65:131-4
The ampicillin rash as a diagnostic and management problem: case reports and literature review, J P Geyman, S Erickson , 1978 Sep;7(3):493-6.
THE FACTS ABOUT PENICILLIN ALLERGY: A REVIEW, Sanjib Bhattacharya1,* , 2010 Jan-Mar; 1(1): 11–17.
Skin reactions to co-trimoxazole , E Schöpf 1 , 1987;15 Suppl 5:S254-8
www.medicalnewstoday.com
Pharmaceutical effect of contraceptive pills on the skin , E G Foldes 1 , 1988 Jul;26(7):356-9.
www.healthline.com